
Quando lo stress arriva alla pelle: il circuito che la scienza ha appena scoperto
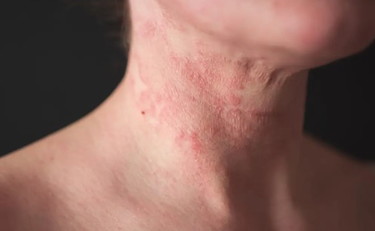
Chi soffre di dermatite atopica lo sa bene: basta una settimana difficile, un esame, una crisi, e la pelle risponde. Subito compaiono bruciore, rossore, prurito. Come se il corpo tenesse il conto di ciò che viviamo o proviamo e presentasse il conto sulla superficie più visibile che abbiamo: la pelle. Per anni, questa connessione è stata trattata quasi come aneddotica, una di quelle cose che "si sanno" ma non si riescono a spiegare davvero.
I dermatologi la riconoscevano bene, i pazienti la vivevano, ma la biologia precisa del meccanismo restava oscura.
Ma oggi la storia cambia. Pochi giorni fa, sulla rivista Science, un gruppo di ricercatori coordinati da Jiahe Tian ha pubblicato uno studio avveniristico. Per la prima volta, è stato identificato il circuito neurale esatto attraverso cui lo stress psicologico “dice” alla pelle di infiammarsi. Un vero e proprio percorso biologico, con i suoi neuroni, i suoi messaggeri chimici, le sue cellule.
Il filo rosso nascosto
La prima cosa da chiarire - da cui partire - è che la pelle non è solo un involucro passivo. È un organo attivo, innervato, dotato di un sistema immunitario locale e in comunicazione costante con il cervello attraverso il sistema nervoso. Nella dermatite atopica, la forma più comune di eczema, che colpisce circa il 10-20% della popolazione mondiale, questa comunicazione diventa patologica: il sistema immunitario cutaneo si iperattiva in risposta a stimoli che normalmente dovrebbero essere tollerati.
Quello che mancava era capire il come tutto ciò succedesse. Insomma, come fa esattamente lo stress a parlare alla pelle?
La connessione diretta tra mente e pelle
I ricercatori hanno analizzato i dati clinici di 51 pazienti con dermatite atopica e li hanno integrati con modelli animali, usando tecniche che permettono di osservare (e persino accendere e spegnere) specifici neuroni con estrema precisione.
Quello che hanno trovato è, in sostanza, un sistema di allarme biologico calibrato male. Quando siamo sotto stress, il sistema nervoso simpatico, quello che gestisce le reazioni di emergenza del corpo, il cosiddetto "attacco o fuga", attiva una popolazione specifica di neuroni che innervano proprio la pelle. Questi neuroni, in condizioni normali, non creano problemi. Ma quando lo stress li stimola in modo prolungato o intenso, innescano una reazione a catena. In queste circostanze, i neuroni sotto stress rilasciano una molecola che agisce come un segnale di richiamo che chiama a raccolta alcune cellule del sistema immunitario, gli eosinofili, normalmente associati alle reazioni allergiche. Gli eosinofili arrivano nella pelle, ricevono un secondo segnale di attivazione e iniziano a rilasciare sostanze infiammatorie: quelle che producono il prurito, il rossore, il gonfiore tipici dell'eczema tanto odiato.
La prova che questo percorso fosse davvero determinante è arrivata in modo diretto: eliminando sperimentalmente i neuroni in questione, oppure le cellule immunitarie che richiamano, l'infiammazione cutanea indotta dallo stress si bloccava. Attivandoli artificialmente, l'infiammazione ricompariva. La sua responsabilità, in questo modo, è risultata chiara.
No, non è "tutto nella testa”
Uno degli aspetti più rivoluzionari di questo studio, riguarda il piano comunicativo. Per decenni dire che "lo stress peggiora l'eczema" ha rischiato di essere letto come una squalifica della malattia, come se fosse meno reale, meno fisica, più psicologica nel senso sminuente del termine. Questo studio demolisce quella lettura in modo definitivo.
La dermatite atopica, che colpisce in Italia circa 2,5 milioni di persone, non è un fenomeno immaginario. È un evento biologico preciso e oggi misurabile. Il cervello non "immagina" l'infiammazione, anzi. È in grado di ordinarla attraverso un meccanismo identificato e identificabile.
Tale scoperta ha conseguenze dirette anche per il rapporto medico-paziente. Per troppo tempo i pazienti con eczema che riferivano un peggioramento nei periodi di stress si sono sentiti rispondere con vaghi consigli, come se il problema fosse una questione di atteggiamento mentale piuttosto che di biologia. Finalmente, questa narrazione ha trovato una fine. O almeno, si spera.
L’asse cervello-pelle è più complesso di quanto si pensasse
Questo studio pubblicato Science non nasce dal nulla. Si inserisce in un filone di ricerca in rapida crescita che negli ultimi anni ha prodotto una mole significativa di evidenze sul cosiddetto asse cervello-pelle.
Una review narrativa pubblicata nel 2025, che ha analizzato 159 studi, ha ricostruito la mappa completa di questo asse. Il sistema coinvolge il cervello, le ghiandole surrenali, i nervi periferici e la pelle, interconnessi da tre grandi tipi di segnali: neurologici, immunologici e ormonali.
La caratteristica più affascinante - e anche clinicamente rilevante - di questo sistema è la sua bidirezionalità. Non è solo il cervello a parlare alla pelle, ma anche la pelle risponde al cervello. Le sostanze infiammatorie prodotte durante un flare di eczema possono raggiungere il sistema nervoso centrale, alterare i neurotrasmettitori e contribuire a stati depressivi e ansiosi. In altre parole, la dermatite peggiora lo stress, che peggiora la dermatite: un vero loop autoalimentato con radici sia neurologiche che cutanee.
Le implicazioni terapeutiche
Se esiste un circuito preciso, esistono anche bersagli terapeutici precisi. Questo apre scenari terapeutici che vanno ben oltre le creme cortisoniche e gli antistaminici attualmente disponibili. Farmaci biologici già usati per l'asma allergica, che condivide alcune delle cellule coinvolte in questo meccanismo, potrebbero essere ripensati per la dermatite atopica stress-correlata. Chi sta studiando l’asse cervello-pelle, sottolinea che la gestione ottimale delle patologie cutanee stress-correlate probabilmente richiede un approccio integrato: farmaci che agiscano sull'infiammazione, interventi che blocchino i segnali di stress, e supporto psicologico a monte. In questo caso, la terapia cognitivo-comportamentale e tecniche di gestione dello stress non sono alternative alla medicina: sono componenti di un trattamento con basi biologiche solide.
Dai blog

Confessioni sulla pista da ballo. Così Madonna reinventa la dance music


Franco Califano, a 13 anni dalla morte spunta la canzone inedita


Il sogno segreto di Eddie Brock: "Un duetto con Vasco Rossi"




